厳密な定義はないものの、日本産婦人科学会の定義では、
35歳以上での初産を高齢出産と呼びます。
高齢出産というと、いろいろな心配ごとがあるのが事実。
今妊活している方や、まだ子供のことは考えていないけれど将来的には、という方にも
是非知っておいてほしい高齢出産についてまとめました。
目次
35歳以上の妊娠確率の現状と流産の発生率
今は仕事を持ち活躍している女性の多い時代です。
結婚はしたけれど、子供はまだ・・・と考える人も少なくはありません。
そう、私たちは赤ちゃんができないように「避妊」する方法は
教えられていても、その赤ちゃんの授かれるチャンスの少なさについては
多くを教えられていないのです。

実は女性の自然妊娠率は、35歳を期に格段にさがってしまうのです。
あくまで、自然妊娠の確率ではありますが
25歳から30歳くらいまでは25%から30%の確率があるのに対し、35歳になると
一挙に18%までさがり、40歳ではなんと5%、45歳では1%と言われています。
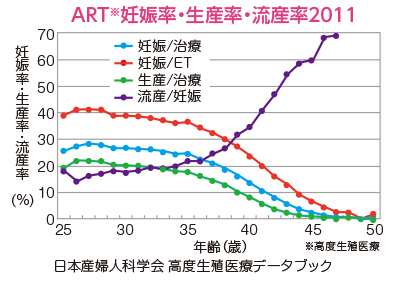
出典:埼玉県議会議員 山川百合子 オフィシャルサイトRe:Fresh
特に37歳からの妊娠する確率の低下は急激で42歳までに卵子の数は1/10に。
また一般的に、精子と卵子は排卵日近辺であれば80%くらいの確率で受精するのですが
その受精卵の着床確率、つまり妊娠に至る可能性は20%程度です。
流産の発生率に関して触れると、25歳では10%なのに対し、35歳では25%
40歳で40%、45歳では50%と言われています。
いずれにもかかわっているのが、加齢による卵子の老化なのです。
この卵子の老化は卵子そのものの生命力の低下も意味します。
悲しい現実ではありますが、密接に流産の発生率にかかわってきます。
そして卵子の老化については、不妊治療をしている女性の半数が
「不妊治療をはじめるまで卵子の老化なんて知らなかった」と答えています。
高齢出産となると不安になるダウン症のこと
かかるお医者さまによっても対応も様々ですが、高齢出産の場合
羊水検査や血液検査をすすめられることもあります。
私自身は36歳で出産しましたが、血清マーカー検査(クアトロテスト)を受けました。
妊娠15週~21週までの間に受けられる検査です。
そこで確率が分数であらわされ、確率が高い場合は18週までに羊水検査を受ける、という流れでした。
私はありがたいことに、確率がとても低かったので羊水検査はしませんでしたが
とても気持ちが楽になり心配が減ったので、精神的にとてもよかったです。
もちろんあえて検査はしない、という方もいらっしゃいます。
個人の考え方で選ぶことが一番だと思います。
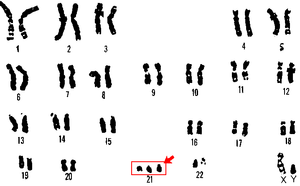
ダウン症 22対の常染色体のうち21番以外の染色体は全て正常な2本組(ダイソミー)だが、
21番染色体だけは3本組(トリソミー)になっており、これがダウン症候群を引き起こす原因になる。
右下に見えるXとYは性染色体。出典:引用 wikipedia
これらの検査でわかる、いわゆるダウン症(染色体異常)の発生率はもやはり
年齢によって増えていきます。
20歳では1/500程度なのに、対し35歳では1/200程度、40歳で1/60
45歳では1/20の確率で発生しています。
そして、このダウン症になってしまう原因というのは実はまだよくわかっていません。
そして私たちの卵子の老化を現代の医学で止めることも不可能です。
しかし、以前から先天性異常である神経管閉鎖障害(無脳症や二分脊椎)のリスクを下げると
厚生労働省も発表している葉酸が、2003年4月に医学士ランセット氏によって
ダウン症を防ぐ可能性もあると発表されています。
高齢出産は経産婦、2人目なら何歳から?
もちろん、初産ではなくても高齢出産が気になる・・・という方も多いことでしょう。
国際産婦人科連合(FIGO)では、35歳以上の初産婦や40歳以上の経産婦を高齢出産としています。
しかしながらこれはあくまで定義とされていること。
実際には、多くの方が40歳を超えてから妊娠、出産しているのが現実です。
そして中には45歳を過ぎて自然妊娠をする人もいらっしゃいます。
今の医学の技術があれば、40歳過ぎた出産も正常に、そして安心してできるようになっているものの、平均的なお話しをすれば40歳前半くらいまでの妊娠がリミットともいえます。
上でも書いてきたように、高齢出産となると赤ちゃんが正常に生まれてくるかどうか、の不安要素も多くなります。
しっかりと自分ができる健康的なケアをしながら、無事に出産日を迎えられるようにしていきましょう。
もちろん、自分自身で出来ることは限られてしまいますが、必要な栄養素を意識的に摂取することは忘れてはいけません。
葉酸摂取を推奨し10年でダウン症発生率が1/10に
葉酸は以前の記事でも触れているように、妊娠する前から飲んでおきたい栄養素。
イギリスとアメリカでは、日本よりずっと早く妊娠計画をたてている夫婦への
葉酸摂取を呼びかけていました。
その結果10年で、ダウン症を含める先天性異常の発生は1/10になったのです。
日本での葉酸摂取が厚生労働省によって推薦されるようになったのは2000年から。
いまの日本の先天性異常の発生数は高齢出産化、食生活の悪化などにより
なんとイギリスの6倍、アメリカの8倍といわれています。

一説には、葉酸摂取で神経性の障がい児のリスクは70%も軽減できるともいわれています。
このことからも、将来的に妊娠を考える女性には葉酸を意識的に摂取してほしいと
思います。
私自身も妊娠がわかってすぐ、主治医の先生にすすめられ葉酸をサプリメントで摂取していました。
結果的に、元気な赤ちゃんを出産することができました。

あくまで、葉酸サプリメントのおかげだけ、ということではないと思いますが
妊娠中のとてつもない不安感が解消され、少しでも赤ちゃんの為にできることをしたい、という
思いもあったのでしっかりと飲み続けていました。
葉酸=ビタミンB9を摂取できる食べ物とは?
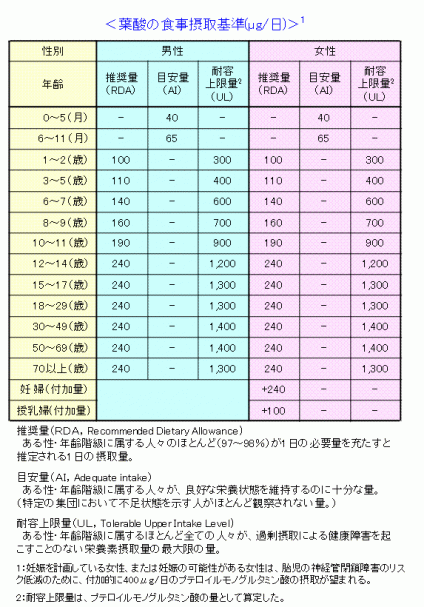
厚生労働省の「日本人の食事摂取基準(2010年版)」では、成人は1日240μg(マイクログラム)を
推奨しています。
さらに妊婦さんでは480μg、授乳婦さんなら340μgの摂取を推奨しています。
画像出典:「健康食品」の安全性・有効性情報〔独立行政法人 国立健康・栄養研究所〕
又、葉酸が多く含まれている食材はこちら

画像出典:「健康食品」の安全性・有効性情報〔独立行政法人 国立健康・栄養研究所〕
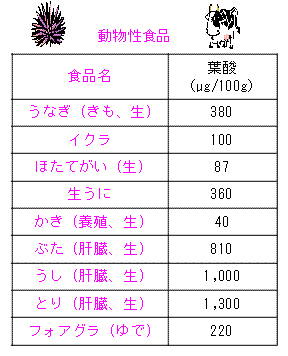
これらの葉酸の含有量を見てもわかるように、厚生労働省に推奨される葉酸量を
食べ物のみから摂取することはとても難しいといえます。
葉酸サプリの選び方
では、どのような葉酸サプリメントを選び飲めばよいのでしょうか?
■添加物なしの葉酸サプリを選ぶ(安定剤・コーティング剤に注意)
■葉酸のほかにも妊婦、または妊活においてとりたい栄養素は入っているか
(ビタミンB12、ビタミンB6、ビタミンD/K などがバランスよく配合されているか)
■有効成分の含有量は記載されているか
■天然由来成分であるか、化学合成の成分であるか
■ISO(国際標準化機構)・GMP(医薬品及び医薬部外品の製造管理及び品質管理基準)に認められているか
これらの条件を満たし安心して飲めるのはやはりベルタ葉酸サプリです。
人気も高く、名前だけなら聞いたこともある、という方も多いのではないでしょうか。
私は授乳中もずっとこのベルタ葉酸サプリを飲んでいました。
今は、子供もも3歳になりましたが健康のために飲み続けています。
もし、35歳前後でこれからの妊娠を望まれるかた、すでに妊娠している、という方でも
是非葉酸サプリメントを飲むことをお勧めしたいと思います。
主治医の先生におすすめの商品を聞いてみるのもよいかもしれません。
※2017年11月現在では、ママニック葉酸サプリもおすすめです。
単独で摂取しても効果を発揮知れない葉酸の特性をしっかりと考慮したうえで安心な成分が配合された葉酸サプリ。
無添加で、葉酸の過剰摂取防止も気にかけたママのためのサプリです。
妊娠中はもちろん、べビ待ちのママにもおすすめ。
高齢出産を終えて考える2人目、3人目のこと
高齢出産で赤ちゃんを産んだばかりだけど、体力面も考えてすぐにでも次の子供がほしい、と考えるママも沢山いらっしゃいます。
確かにできるだけ早い段階で次の子供を授かりたいという気持ちはよくわかりますが、実際には半年から1年はしっかりと子宮を休ませてあげることが重要です。
しかもこれは自然分娩の場合。
もしも帝王切開で出産された場合には、1年間はゆっくりと子宮を休ませてあげましょう。
その間に、冷やさない、ストレスを溜めない、しっかりと睡眠をとる、適度な運動をする、健康的な食生活、を忘れずに、次の赤ちゃんを迎える準備をしていきましょう。
もちろん新生児のお世話はとても大変なもの。
なれないサイクルに体調を崩してしまうこともあるかもしれません。
まずはしっかりと自分の体調を整えながら子宮をゆっくりと回復させることを第一に考えるようにしましょう。
高齢出産で行われる出生前診断
私は36歳で出産していますが、高齢出産の枠にもれなく入り、出生前診断をすすめられました。
しかし、これは病院によって対応が様々で、高齢出産でも最初から受けない、という方も多くいるそうです。
母体血清マーカー検査
私は、この母体血清マーカー検査だけ受けることにしました。
母体血清マーカー検査は、ママの血液検査によって結果がわかるダウン症の有無がわかる診断方法です。
万が一羊水検査も、と考えている方は、妊娠15〜21週の間に検査をしておくことをおすすめします。
トリプルマーカー、クアトロテストと2種あり、私はクアトロテストを受けました。
検査費用は2万円くらいでした。
※クアトロテストは、トリプルマーカーよりも制度が高いといわれています。
このテストは分数形式で、「確率」がわかる検査。
そのため、万が一陽性だと結果が出たからと言って、100%ダウン症であるとは限らないといわれています。
ここで陽性反応が出た場合に、次の羊水検査へとステップアップする方も多くいらっしゃいます。
羊水検査
羊水検査は、ママのお腹に針を刺し、羊水を取って検査をします。
とても精度が高いので、クアトロテストなどで陽性が出た方などが検査を受けるケースが多くなっています。
お腹にダイレクトに針を刺すことになるので、クアトロテストと比べてリスクも高く、検査後は絶対安静となります。
そのため1泊入院して行われることも多いです。
また、少ない確率ではあるものの、羊水検査が原因となって流産してしまうというケースも。
羊水検査を行う際には、必ず医師とのコミュニケーションをしっかり取って判断するようにしましょう。
ちなみに羊水検査には、費用も5~15万程度かかります。
新型出生前診断(NIPT)
新型出生前診断(NIPT)は、2013年から行われるようになった検査です。
血液検査によって、遺伝病などがないか検査することができるようになりました。
クアトロテストなどの母体血清マーカー検査より精度が高くなりましたが、こちらもあくまで確率をしる検査。
ここで陽性反応が出た場合には、確定するために羊水検査を行うケースがほとんどです。
しかし、エコー検査などで赤ちゃんに染色体異常が見られたり、高齢出産であることなど、チェック項目に当てはまる人しか受けられない検査であり、クアトロテストに比べると受けられる人は限られています。
また検査費用は20万円と高額で、一部の医療機関でしか検査自体も行われていません。
高齢出産のダウン症以外のリスク
妊娠高血圧症候群
妊娠高血圧症候群は昔、妊娠中毒症と呼ばれていたものです。
いわゆる、妊婦さんの高血圧を指しています。
高血圧のみが見られる場合には、妊娠高血圧症と呼ばれ、加えてたんぱく尿も見られた場合には、妊娠高血圧腎症と診断されます。
この、妊娠高血圧症候群は35歳以上の高齢出産の人に多く見られ、妊娠32週未満で発症した場合には重症化しやすいといわれています。
酷くなると、高血圧やたんぱく尿だけでなく、脳出血、けいれん、肝機能、腎機能の低下なども起こってしまいます。
そして、ママの母体だけでなく胎盤にも大きな影響を及ぼすため、赤ちゃんの発育にも悪影響が出てきます。
あまりに重篤化すると、赤ちゃんに酸素がいきわたらなくなったり、流産の原因にも。
高齢出産の人は、十分に注意することが必要です。
しかしながら、直接的な発病の原因は未だに明らかになっていないため、検診の度にきちんと主治医とコミュニケーションをとり、アドバイスを受けるようにしましょう。
難産
赤ちゃんが外へ出るために通ってくる産道は、どうしても高齢になるほどかたくなってしまいます。
そのため若い人とは違い高齢出産の人は、難産になりがちに。
私自身も2番陣痛に耐えましたが、結局は自然分娩できずに帝王切開をすることになりましたが、運動不足も相まって、まったく子宮口が開きませんでした。
子宮の収縮も弱かったため、赤ちゃんを押し出す力もなかったのですが、子宮口を主治医に手で広げられる事2回。
あの痛みは一生忘れることはないと思います。
もちろん主治医のアドバイスに従うのが一番ですが、妊婦さんもとにかく散歩をするようにした方がいいと思います。
私は歩く距離が少なすぎたため、運動不足気味の妊婦だったと思います。
もちろん歩くとお腹が張ったりすることも多いので、自分の体調と主治医のアドバイスを聞きながら適度に体力づくりはしておくことをお勧めします。
※もちろん安静を言い渡されている場合は絶対にやめておきましょう。
高齢出産って何歳からなの?まとめ
高齢出産って何歳からなの?
この疑問を持ち、自分の年齢と照らし合わせて思い悩む女性は年々増加傾向にあります。
多くの女性が仕事を持ち、社会的に活躍するようになった現代では、晩婚化がすすみどうしても初産が高齢出産になる人も多くなっています。
年齢的な数字だけでは、読み取ることが難しい高齢出産のリスク。
お子さんを望んでいる人は、必ずかかりつけのお医者様を見つけてしっかりと相談できる環境づくりを。
卵子の状態も体の状態も、人それぞれに全く状況は違うものです。
年齢的な数字だけで悩まずに、自分の体の状態をしっかり把握しておくことが重要です。
また、2人目3人目の出産に悩まれている経産婦の高齢出産ママも、過度な心配はしすぎずにお医者様との連携を持ちながら楽しい妊婦ライフを過ごすことも重要です。
妊娠に関しては、全てにおいて自己判断は禁物です。
なにか気になることがあったらすぐ相談、を忘れずに。